福岡 糟屋郡宇美町の糖尿病内科「まき内科」
糖尿病の合併症
糖尿病になり高血糖状態が長期間続くと、血管が損傷を受け全身でさまざまな血管合併症を引き起こします。糖尿病は症状があまりないため気づかないうちに進行し、合併症が起きてから糖尿病であることを知るという場合もあります。糖尿病と診断されたら、血糖コントロールを続け合併症を発症させないことが大切です。また糖尿病でない人も定期的に健康診断などでご自身の状態を把握し、予防に努めましょう。
糖尿病合併症の種類
血管は頭の天辺から足の先まで体の隅々まで走っています。高血糖の持続は、体の隅々まで走っている血管を障害し、糖尿病特有の合併症を引き起こします。
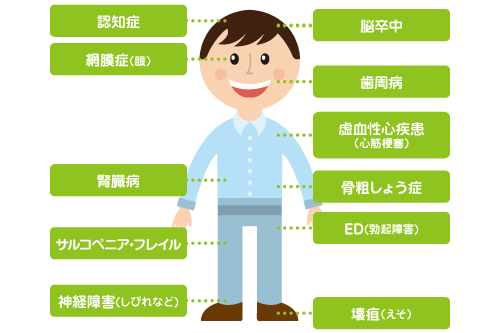
大きく分けると細い血管にみられる合併症(細小血管症)と、太い血管にみられる合併症(大血管症)の2つがあります。細小血管症には「神経障害」「網膜症」「腎症」があり、いわゆる糖尿病の3大合併症です。大血管症には、脳卒中、心筋梗塞、閉塞性動脈硬化症、認知症などがあります。
また、高血糖状態が持続すると免疫力の低下や歯周病の合併、創傷治癒遅延(傷の治りが悪い)、悪性腫瘍の発生などが問題になります。
大きく分けると細い血管にみられる合併症(細小血管症)と、太い血管にみられる合併症(大血管症)の2つがあります。細小血管症には「神経障害」「網膜症」「腎症」があり、いわゆる糖尿病の3大合併症です。大血管症には、脳卒中、心筋梗塞、閉塞性動脈硬化症、認知症などがあります。
また、高血糖状態が持続すると免疫力の低下や歯周病の合併、創傷治癒遅延(傷の治りが悪い)、悪性腫瘍の発生などが問題になります。
いずれの合併症も血糖を初めとした生活習慣病(血圧、脂質、尿酸、体重)のコントロールを適切に行うことが重要となります。しかし、これらの合併症は自覚症状が現われにくいため、発見が遅れることも少なくありません。早期発見・管理が重要となりますので、当クリニックでサポートさせて頂きます。糖尿病網膜症については眼科で眼底検査などを定期的に行う必要がありますので、当クリニックで紹介状を作成します。
細小血管症(しめじ)
血糖値が高い状態が長期に続くと、体の細い血管の血流が悪くなり、様々な病気を引き起こします。特に、細かい血管が多い、腎臓、神経、目に病気が起こりやすく、これを細小血管症といいます。その覚え方は、頭文字をとって「し・め・じ」と覚えます。
- 「し」:神経障害
- 「め」:網膜症(眼)
- 「じ」:腎臓病
神経障害
血糖値が高い状態が続くと血管がもろくなり、小さな血管からダメージをうけます。神経の周りを走行する血管はもともと細いため、神経障害が起こりやすいといわれています。症状の多くは両足のしびれや異常感覚から始まり、徐々に痛みを感じにくくなるため、ケガやヤケド(熱傷)に気づきにくくなります。知らないうちにこれらの症状が悪化し、足が腐る壊疽(えそ)になり、最終的には足を切断することにもなりかねません。他にも、運動神経が障害されると手足を動かしにくくなったり、寝ているときに足がつりやすくなります。自律神経が障害されると立ちくらみや異常に汗をかいたり、逆に汗をかけないなどの発汗異常、便秘や下痢、排尿障害、勃起障害など、さまざまな症状が現れます。
網膜症(眼)
網膜症とは目の中にある網膜が障害されて視力が落ちる病気です。高血糖により目の中の細い血管が障害され、血管がもろくなり、出血しやすくなります。自覚症状が現れにくいため、病状の進行に気づかないまま、ある日突然視力が低下し、最悪の場合は失明に至ることもあります。日頃から血糖コントロールを行いつつ、定期的に眼科で目の検査を受けることをおすすめします。
腎臓病
腎臓は血液をろ過し、不要な老廃物を尿として排泄するとともに、体内の水分量やミネラルバランスを調整しています。ろ過の役割を果たしている糸球体の毛細血管が高血糖により障害されると、腎機能が低下し、体のむくみや疲れやすさが現れます。症状が現れる頃には、腎臓病はすでにかなり進行していることが多いです。さらに進行すると腎不全に至り、血液透析や腎移植が必要となる可能性があります。腎機能が悪化して症状が現れる前から、食事療法(必要に応じてたんぱく質の制限)や、血糖・血圧・脂質(コレステロール、中性脂肪)の管理を徹底し、腎臓に悪影響を与える要素を取り除くことが重要です。今までの生活習慣を変えることは大変ですが、大切なことですので、うまく調整できるようにサポートさせていただきます。
大血管症(えのき)
高血糖状態が続くと、前述の細い血管だけでなく、比較的太い血管もダメージを受けます。慢性的な血管壁の炎症によって、動脈硬化が進行します。傷ついた血管は狭くなり、血流が悪くなるだけでなく、ときに血管が詰まることで、その先の臓器がダメージを受けます。これを大血管症といいます。覚え方は、頭文字をとって「え・の・き」と覚えます。
- 「え」:壊疽(えそ)
- 「の」:脳梗塞
- 「き」:虚血性心疾患(心筋梗塞)
壊疽(えそ)
糖尿病を患っている方は、足にトラブルが生じやすくなります。糖尿病患者さんに起こる足のトラブルを総称して糖尿病足病変といいます。これには水虫や細菌感染、足の変形やタコなどが含まれます。症状がひどくなると、足の組織が死んでしまうことがあり、これを壊疽といいます。糖尿病によって足の血管が細くもろくなると、足の感覚が鈍くなるなどの神経障害を起こします。痛みを感じにくくなるため、ケガやヤケド(熱傷)に気づきにくくなり、知らないうちにこれらの症状が悪化し、最悪のケース、足を切断することにもなります。糖尿病足病変を早期に発見するには、日頃から足の状態を直接目で確認し、観察することが大切です。当院では、専任の看護師によるサポート(足のケア方法、爪の切り方など)を行っています。
脳梗塞
脳に行く血管が動脈硬化により狭くなったり詰まったりすると、脳梗塞を引き起こします。脳梗塞の範囲によって異なりますが、手足が動かしにくくなる、ろれつが回らなくなる、顔の片側が垂れ下がるなどの症状が現れます。脳梗塞は早期に対応すれば有効なお薬もありますので、疑わしい症状が出たら迷わず受診しましょう。クリニックモール内に脳神経外科がありますので迅速な対応が可能です。
虚血性心疾患(心筋梗塞)
虚血性心疾患には、狭心症や心筋梗塞があります。狭心症は心臓の血管が動脈硬化によって狭くなり、十分な酸素や栄養分が届かなくなる病気です。狭心症では、血流が完全に途絶えるわけではありません。これに対し、心筋梗塞は動脈硬化によって血栓ができ、心臓の血管が詰まることで血液(酸素や栄養分)が心臓の筋肉に届かず、細胞が壊死してしまいます。胸の痛みや圧迫感は、狭心症では数分から長くて15分ほどと一時的ですが、心筋梗塞では30分以上続き、安静にしても改善しません。 糖尿病があると虚血性心疾患の発症率が高くなりますが、神経障害があると感覚が鈍くなり、胸の痛みなどの前兆に気づきにくくなります。これを無症候性心筋虚血と呼び、発見が難しく、突然死や心不全の原因になることがあります。そのため、当院では定期的に胸部レントゲン検査や心電図検査、心臓エコー検査を行い、早期発見に努めています。
糖尿病と歯周病
糖尿病はさまざまな合併症に注意が必要ですが、歯周病も合併症の一つです。歯周病の改善は糖尿病の改善にもつながることが明らかになっています。 歯周病とは、口の中の細菌の感染によって引き起こされる炎症性疾患で、歯ぐきや歯を支える骨が溶けてしまう病気です。歯と歯肉の境目のブラッシングが不十分だと、そこに多くの細菌が残り、歯肉の周辺に炎症を引き起こし、赤くなったり腫れたりします。痛みはほとんどの場合ないため、放置しておくと病状が進行し、膿が出てきて歯がぐらつき、最終的には歯を抜かなければならないことがあります。歯周病は早期治療、定期的なメンテナンスが必要ですが、糖尿病を患っている患者さんの歯科治療はとても難しく注意が必要です。
感染しやすい
糖尿病患者さんは免疫機能が低下し、感染症にかかりやすくなります。特に血糖コントロールが不良(HbA1c値が高め)の糖尿病患者さんは、抜歯の際に口の中の細菌が血管内に入りこみ、菌血症を引き起こす可能性があります。そのため、血糖管理が不良の患者さんで抜歯が必要となった場合、内科医と歯科医で抜歯の可否やその時期について十分に検討する必要があります。また、感染を起こしやすいため、外科的な処置の際には抗菌薬を服用する場合があります。
傷が治りにくい
糖尿病患者さんは、神経障害による感覚鈍麻(痛みを感じにくい)、高血糖による血流障害や免疫機能低下のため、傷の治りが遅くなります。そのため歯科治療の内容によっては、回復に時間がかかり、通院回数が多くなる傾向があります。
治療期間中は血糖値が変動しやすい
歯科治療中は緊張することが多いと思いますが、その緊張によるストレスや麻酔注射が原因で血糖値が上昇することがあります。また麻酔後しばらくは食事を控える必要があるため、服用している薬の種類によっては、血糖値が下がりすぎる(低血糖)リスクがあります。歯科治療を受ける際は、食事の時間や薬の服用時間に十分注意してください。万が一低血糖になった場合に備えて糖分を持参するなど、事前にかかりつけ医や歯科医に相談しましょう。
【糖尿病患者さんが歯科を受診する際に注意すること】
- 歯科受診の際に、服用している糖尿病の薬や服用時間などをすべて伝えましょう。
- かかりつけ医の連絡先を伝えておきましょう。
- その他にも治療している病気や服用している薬があれば必ず報告しましょう。











